PRIMEROS AUXILIOS
PRIMEROS AUXILIOS
DISTINTOS TIPOS DE
QUEMADURAS
Las quemaduras habitualmente ocurren por contacto directo o indirecto con
calor, corriente eléctrica, radiación o agentes químicos. Las quemaduras
pueden provocar muerte celular.
Consideraciones
Hay tres niveles de quemaduras:
·
Las
quemaduras de primer grado afectan sólo la capa externa de la piel. Causan
dolor, enrojecimiento e hinchazón.
·
Las
quemaduras de segundo grado afectan ambas, la capa externa y la capa subyacente
de la piel. Causan dolor, enrojecimiento, hinchazón y ampollas. También se
llaman quemaduras de espesor parcial.
·
Las
quemaduras de tercer grado afectan las capas profundas de la piel. También se
llaman quemaduras de espesor total. Causan piel blanquecina, oscura o quemada.
La piel puede estar adormecida.
Las quemaduras se dividen en dos
grupos.
Quemaduras menores:
·
Quemaduras
de primer grado en cualquier parte del cuerpo.

·
·
Quemaduras
de segundo grado de menos de 2 a 3 pulgadas (5 a 7 centímetros) de ancho.
Quemaduras mayores que
incluyen:
·
Quemaduras
de tercer grado
·
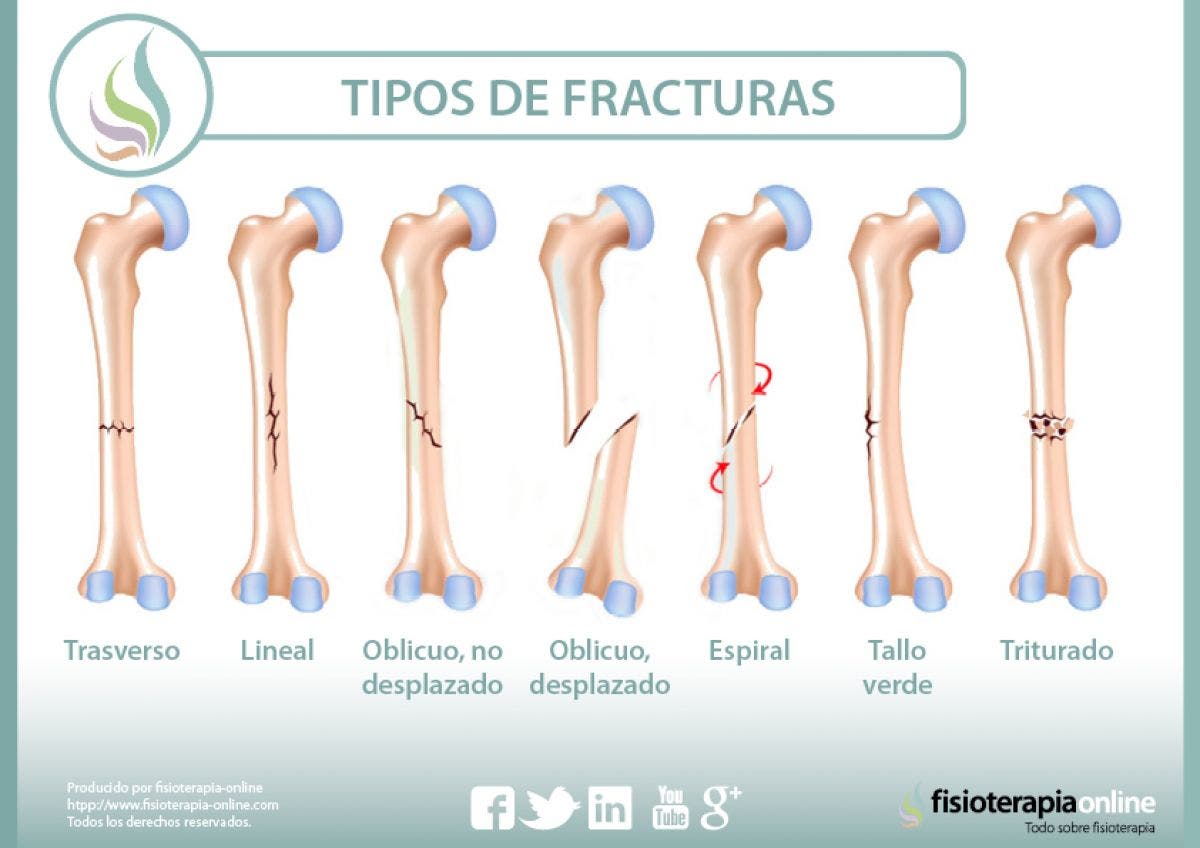
TIPOS DE
FRACTURAS
Fractura transversa
Son
fracturas cuyo trayecto es perpendicular al eje mayor del hueso. Generalmente
es provocada por un golpe directo al hueso y no se desvían los fragmentos óseos.
Son de fácil reducción (la reducción es el procedimiento en el que se ajustan
los fragmentos de hueso) y son estables (los fragmentos de hueso no tienen
tendencia a desplazarse) lo cual hace que su tratamiento sea fácil y de
pronóstico favorable.
Fractura lineal
Una
fractura lineal es una fractura que corre en el mismo sentido del eje mayor de
un hueso, sin que se mueva alguna parte de tejido óseo. La gravedad de esta
fractura es similar a la de la fractura transversal: son de fácil reducción y
son estables. No necesitan de cirugía, a no ser que existan complicaciones.
Fractura oblicua sin desplazamiento
La
fractura oblicua es una rotura del hueso en forma inclinada. Son causadas por
traumatismos directos (un gran impacto o gran peso en el hueso) o indirectos
(mediante algún mecanismo de flexión del hueso). El no desplazamiento de la
fractura significa que los extremos fracturados son están separados uno del
otro.
Fractura oblicua con desplazamiento
Es igual
que la fractura oblicua sin desplazamiento: una rotura del hueso en forma
inclinada. Lo que lo diferencia de la fractura sin desplazamiento es que sí
existe una separación de los extremos de la fractura. El desplazamiento implica
compromiso mayor de los tejidos que se encuentran alrededor de la lesión.
Suelen ser difíciles de reducir, inestables y pueden retardarse en la
consolidación.
Fractura en espiral
Las
fracturas en espiral o espiroideas son similares a las fracturas oblicuas: el
ángulo de la fractura atraviesa en forma diagonal al hueso, pero tienen un
elemento de rotación que discurre longitudinalmente en el hueso. Son fracturas
poco frecuentes. Corren peligro de desplazarse solo con la fuerza de
contracción que produce un músculo.
Fractura en tallo verde
Son
fracturas que ocurren en niños, en donde a pesar del poco desarrollo del tejido
óseo en cuanto a calcificación y resistencia, los huesos se astillan. Son de
fácil reducción, ya que no hay desplazamiento, pero el problema de éste tipo de
fracturas es que se corre el riesgo de las fracturas constantes debido a la
alta elasticidad de los huesos de los niños.
Fractura conminuta
Es una
fractura grave, debido a que es como si se quebrara un vidrio: el hueso se
quiebra en muchos pedazos. Esta fractura se produce por fuerzas torsionantes,
generalmente por traumatismos o golpes, independientemente de si son
directos o indirectos.
Tratamientos de las fracturas
Las
fracturas son tratadas esencialmente mediante 3 procedimientos:
- Inmovilización con férula, cuando la fractura no es
de gravedad (es estable y no está desplazada).
- Reducción abierta y fijación interna (con clavos,
tornillos, alambres, placas, etc) para fracturas pueden ser reducidas con
una férula o cuando no pueden ser aplicadas las férulas por peligro al
desplazamiento de los extremos fracturados.
- Reducción abierta y fijación externa (mediante
aparatos como tutores) que son colocados en fracturas que no pueden
repararse por medio de la opción que mencionamos anteriormente por
inestabilidad extrema de los segmentos fracturados o por tratarse de una
fractura muy grave (conminuta).
HEMORRAGIAS
Una
hemorragia es la salida de la sangre por rotura de los vasos por los que
circula.
TIPOS:
Por su localización: -Internas: no fluye
sangre hacia el exterior del cuerpo a través de la piel. –
Externas: sangrado a través de la piel. –
Exteriorizadas:
salida de sangre por orificios corporales (nariz, boca, oídos, ano,…). Por el
vaso afectado:
- Arteriales: sangre roja brillante, son
abundantes, sale a borbotones, a modo de golpes que coinciden con los latidos
del corazón.
- Venosas:
sangre oscura, salida continua y lenta, cantidad en función del vaso afectado
.
–
Capilares:
sangre roja, salida en sábana, lentamente, es leve. Toda pérdida de sangre debe
ser controlada cuanto antes. Cuando se produce hemorragia, el propio organismo
se encarga de reparar el vaso sanguíneo que se ha roto, formando un “tapón” o
coágulo en la herida, con el fin de que cese la hemorragia. Nosotros podemos
ayudar a la formación de ese “tapón”.
EN
GENERAL DEBEMOS HACER:
-
Tranquilizar al accidentado, preguntarle qué ha pasado. -
Evitar que el
accidentado permanezca de pie, ya que si se marea se podría caer al suelo y golpearse.
-
Comprimir directamente el sangrado con gasas o paños limpios.
No cambiamos
las gasas más próximas. -
Elevar el miembro afectado (si no hay fractura). -
Se
puede poner frío local en la zona, ya que produce vasoconstricción. -
No hacer
torniquetes salvo que no haya otra posibilidad. -
Si es grave y tiene sed no
damos de beber.
- Si el paciente presenta signos de shock, alertar y actuar con
rapidez.
- Si no vemos hemorragia pero sí grandes hematomas, consideramos
importante hemorragia interna.

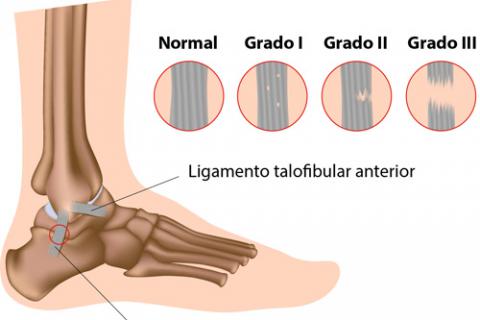
e ESGUINCES
Esguince de
grado 1
Se produce distensión de los
ligamentos pero sin llegar a la rotura de los mismos. No existe laxitud
articular asociada, por lo tanto, la persona afectada puede realizar
movimientos completos, asociados a un dolor leve y un ligero proceso
inflamatorio.
Esguince de
grado 2
En este caso sí existe rotura
parcial del tejido ligamentoso. El dolor se torna ahora moderado, acompañado de
una inflamación más acentuada. El paciente responde con posturas antiálgicas
(vicios posicionales para evitar el dolor) y una ligera inestabilidad
articular. Presenta diferentes niveles de tumefacción (hinchazón), deformidad y
equimosis (hematomas). Puede ser visible un hematoma en la zona afectada.
Esguince de
grado 3
Rotura completa de la porción
ligamentosa. Dolor vivo, hinchazón prominente, deformidad y equimosis
acentuadas. Impotencia funcional de la articulación afectada.
HERIDAS
Una herida es
una falta de la continuidad de la piel que puede estar originada por diferentes
causas, como un golpe, un corte con
un objeto afilado o una mordedura. Es importante conocer su origen, ya que el
tratamiento va a estar condicionado en gran medida al agente que la provoca, si
por ejemplo la herida ha sido provocada por una mordedura
de animal habrá que vacunar a la persona, o para un corte puede
que sea necesario suturar.
·
Abiertas: con separación de la piel. Debemos comprobar la distancia
que hay de un borde a otro de la herida, y la profundidad. Si no es muy
abierta, no será necesaria una sutura.
·
Cerradas: no se observa separación de la piel, pero generalmente hay
hematoma. Suelen estar producidas por golpes, y requieren una atención rápida
para descartar el compromiso de algún órgano o de la circulación.
·
Simples: alcanzan solamente a la piel sin afectar ninguna función del
organismo. La persona solo manifiesta dolor local, no se queja de dolor en
órganos internos.
·
Complicadas: son extensas y profundas, con hemorragia abundante, y
generalmente conllevan lesiones de músculos, nervios, vasos u órganos internos.
Son muy llamativas y se reconocen fácilmente.
COMO
ACTUAR ANTE UNA HERIDA
·
·
Hay que observar
si hay dolor, hemorragia, el tipo de herida que es y su extensión.
·
Conviene conocer
la causa para saber qué hacer: por ejemplo, las mordeduras
necesitan atención médica no inmediata.
·
Observa la hemorragia: si la sangre es más oscura y sale a
impulsos es sangre arterial, más grave. En ese caso acude rápidamente a un
centro de salud para ser atendido.
·
Si existe hemorragia se debe presionar con una gasa estéril.
En caso de no tener una a mano, presiona con un paño.
·
Comprueba si hay objetos
extraños en la herida (arena, cristal…), pero no los
extraigas.
·
Una vez que la hemorragia ha parado, cubre la herida prestando
atención a que no se adhiera, y vigilando que no vuelva a sangrar. Si dispones
de algún gel bacteriano a mano aplícalo.
REANIMACIÓN
CARDIOPULMONAR
La reanimación
cardiopulmonar, o reanimación cardiorrespiratoria,
abreviado RCP es un conjunto de maniobras temporales y
normalizadas intencionalmente destinadas a asegurar la oxigenación de los órganos vitales cuando
la circulación de la sangre de una persona
se detiene súbitamente, independientemente de la causa de la parada cardiorrespiratoria
Los
principales componentes de la reanimación cardiopulmonar básica son la
activación del servicio médico de emergencias dentro o fuera del hospital y la asociación
de MCE (masaje cardíaco
externo o compresiones torácicas) con respiración
artificial (ventilación
artificial). Otros componentes relacionados incluyen la maniobra
de Heimlich y
el uso de desfibriladores externos automáticos.
Las
recomendaciones específicas sobre la RCP varían en función de la edad del
paciente y la causa del paro cardíaco.3 Se ha demostrado
que cuando la RCP es puesta en práctica por personas adiestradas en la técnica
y se inicia al cabo de pocos minutos tras el paro cardíaco, estos
procedimientos pueden ser eficaces en salvar vidas humanas.2 Aunque un estudio
publicado en 2010 ha puesto en duda el alcance del procedimiento, de
95 000 pacientes solo el 8 % presentó resultados positivos
La epilepsia no
es una enfermedad psiquiátrica ni mental, se trata de un problema físico
causado por un funcionamiento
anormal esporádico de un grupo de neuronas.
Puesto que su único síntoma
son las crisis epilépticas que se manifiestan de forma intermitente, la mayor
parte de las personas con epilepsia son plenamente capaces el resto de su
tiempo.
El término epilepsia deriva
del griego epilambaneim,
que significa ‘coger por sorpresa’ y se refiere a un conjunto de enfermedades
que se manifiestan por crisis epilépticas causadas por un problema en el
cerebro. Generalmente, una crisis epiléptica se desencadena por un exceso de actividad eléctrica de
un grupo de neuronas (células cerebrales) hiperexcitables y puede afectar a
funciones como el movimiento o el comportamiento, o al nivel de conciencia (la
noción de lo que sucede alrededor de uno).
Las crisis generalmente
duran apenas
unos segundos o unos minutos, después de los cuales finaliza y
el cerebro vuelve a funcionar con normalidad. El tipo de convulsión depende de
la parte del cerebro afectada y la causa de la epilepsia.
HIPOTERMIA
Hipotermia (del griego hypo que
significa debajo y therme que significa calor)
es el descenso involuntario de la temperatura corporal por debajo de 36 °C(95 °F)
medida con termómetro en el recto o
el esófago.
Si la temperatura es muy baja, la temperatura corporal desciende
bruscamente: una caída de sólo 2 °C (3,6 °F) puede entorpecer el
habla y el afectado comienza a amodorrarse. Si la temperatura desciende aún
más, el afectado puede perder la consciencia e incluso morir.
Como actuar
ante hipotermia
·
Si se sospecha de hipotermia, sobre todo si aparece confusión o
alteraciones mentales, se debe llamar
de inmediato al número de emergencias, en España el 112.
·
Si la víctima se encuentra inconsciente hay que comprobar la respiración.
Si no respira, comenzar con reanimación
cardiopulmonar, 30 compresiones – 2 ventilaciones.
·
Proteger a la víctima del frío. Llevarla a una
zona con temperatura caliente y cubrirla con mantas o ropas. Si esto no es
posible, habrá que aislarla del viento, el frío y el suelo. Cubrirle la cabeza
y el cuello ya que son zonas con gran pérdida de calor.
·
Si se consigue llevar a la víctima a cubierto, habrá que quitarle las ropas húmedas y
reemplazarla por prendas secas. En caso de seguir a la
intemperie no quitarle la ropa, sino intentar dar calor para que la ropa húmeda
se enfríe lo menos posible.
·
Hay zonas del cuerpo que mantienen mejor el calor, como el
cuello, las ingles, las axilas y ambos lados del torso. Para calentar a la
víctima aplicar
compresas tibias en estas regiones. Si es necesario,
utilizar el propio cuerpo del reanimador. En caso de que la víctima esté
consciente y despierta, y pueda tragar con facilidad, es recomendable que beba
líquidos dulces y calientes, sin alcohol, para estimular el recalentamiento.
·
Permanezca junto a la persona hasta que llegue el soporte
médico.
DESMAYO
El desmayo (o síncope) es una
pérdida temporal de la conciencia. Si se esta por desmayar, usted se sentirá
mareado, con vértigo o con nauseas. Puede que vea "todo blanco" o
"todo negro". Su piel puede sentirse fría y húmeda. Puede perder el
control de sus músculos y caerse.
El desmayo suele ocurrir cuando la presión sanguínea baja de
repente y causa que el flujo de la sangre al cerebro disminuya. Esto es más
común en las personas mayores. Entre las causas del desmayo se incluyen:
·
Calor o deshidratación
·
Angustia
·
Ponerse de pie demasiado rápido
·
Algunas medicinas
·
Descenso del nivel de azúcar en la sangre
·
Problemas del corazón
Si alguien se desmaya, asegúrese
que las vías respiratorias estén despejadas para que pueda respirar sin
problemas. La persona debe quedarse acostada unos 10 a 15 minutos. La mayoría
de la gente se recupera por completo. Por lo general, los desmayos no son nada
de qué preocuparse, pero a veces, pueden ser una señal de algún problema serio.
Si se desmayó, es importante que vea a un médico y descubra por qué ocurrió.

ATRAGANTAMIENTO
El atragantamiento1 es la
obstrucción accidental de las vías respiratorias altas o medias,
generalmente al fallar la deglución de
alimentos, y que puede llegar a provocar la asfixia del
sujeto afectado y en la mayoría de los casos, a la muerte si no se atiende con
rapidez. A menudo se produce con alimentos de consistencia pastosa como chicles
o pastillas de goma en niños o grandes trozos de carne mal masticados en
adultos.
El atragantamiento se produce de manera accidental cuando un
sujeto degluta un trozo semisólido de alimento de tamaño superior al que puede
pasar por la tráquea obstruyendo esta y produciéndo asfixía.
Esto puede ocurrir con objetos esféricos sólidos medianamente pequeños o
resilentes (canicas, pelotas pequeñas) en los niños o trozos de carne (muy
común) en los adultos. Los alimentos con los que más se atragantan los niños
son los frutos secos, las salchichas, los caramelos, la zanahoria y la manzana
crudas, la carne y las espinas de pescado. El tiempo estimado para recuperar
las vías no puede exceder de los 4 minutos.
Sí la persona atragantada parece que pueda toser (por lo tanto
el objeto no obstruye totalmente el paso de aire), no hay que hacer nada y sólo
se debe animar a que siga tosiendo para ver si puede expulsar el objeto en un
golpe de tos.
Pero si no puede toser, hay dos situaciones:
Si aún está consciente
1.
Dar 5 golpes en la espalda: Estando de pie un poco por detrás de
la víctima inclinarla un poco adelante y aguantarla con una mano en el pecho:
Dar hasta 5 golpes con el talón de la mano entre los dos omóplatos. Comprobar
si en alguno de los golpes ha saltado el cuerpo extraño (y entonces no hace
falta, lógicamente, dar de nuevos).
BOTIQUIN
1. MATERIAL DE CURA
Algodón,
gasas estériles, tiritas, vendas, esparadrapo, suturas quirúrgicas y una cinta
de goma. También debería haber solución salina y algún antiséptico para limpiar
heridas. El alcohol servirá para desinfectar el material y lavar la piel sana.
2. ACCESORIOS
Los
accesorios ayudan en la cura y debemos contar con tijeras, pinzas y termómetro.
Si en casa hay un bebé, se debe incluir chupetes y tetinas de repuesto, así
como una pomada útil para la dermatitis de pañal.
3. MEDICAMENTOS
Es
conveniente que sólo haya medicamentos para afecciones leves. El botiquín puede
contener: analgésicos, antitérmicos, productos para picaduras de insectos,
antiinflamatorios y pomadas para las quemaduras. Y aquellos medicamentos
prescritos para las enfermedades crónicas que padezcan los miembros de esa
familia.

¿
QUE ES UN
DESFRIBILADOR?
Un
desfibrilador es un dispositivo que administra una descarga eléctrica al
corazón a través de la pared torácica. Sus sensores integrados analizan el
ritmo cardiaco del paciente durante unos 10 segundos, detectan el estado del
paciente e indica si es necesario suministrar una descarga eléctrica. Después
de producirse el shock, el desfibrilador vuelve a analizar al paciente y
aconsejará una nueva descarga en el caso de ser necesaria.
Cuando
estos dispositivos son semiautomáticos pueden ser operados por cualquier
persona con un entrenamiento mínimo, es el caso del desfibrilador automático
SAMARITAN PAD. Su reducido tamaño y peso le hacen ideal para ser utilizado en
cualquier circunstancia. Aplicaciones típicas son desde centros médicos hasta
cuerpos de protección como policía o bomberos, pasando por centros donde se
realiza cualquier tipo de ejercicio físico, residencias, peajes, restaurantes,
centros comerciales, etc.
guauu marta eres la mejo!!!!!!
ResponderEliminarguauu marta eres la mejo!!!!!!
ResponderEliminar